RIABILITAZIONE FUNZIONALE E MOTORIA NELLA MALATTIA DI PARKINSON
di Sabina Formichella
Posturologo e Pilates Master Trainer
Docente Chinesiterapia Applicata Sapienza Università di Roma
RIASSUNTO
Con questo studio si sono voluti osservare i benefici derivanti da un programma di riabilitazione funzionale e Motoria, basato sulla tecnica e sui principi del metodo Piltates, associato alla terapia farmacologica, che potrebbe migliorare la qualità della vita di pazienti affetti dalla Malattia di Parkinson(Mdp). Nello Specifico si è voluto dimostrare l’incidenza positiva dell’attività’ motoria adattata sui sintomi motori e sull’alterazione posturale dei Pazienti, rispetto ai protocolli che prevedono solamente trattamenti farmacologici. Sono stati arruolati 12 pazienti, successivamente hanno partecipato allo studio 9 Pazienti, i quali sono stati sottoposti a visita neurologica d’ingresso e finale e tre valutazioni posturali e funzionali iniziali e intermedie. Durante i lavori di ricerca per misurare le variabili oggetto di indagine strumentale, sono stati impiegati sofisticati esami quali Spinometria Fometric 4D, Stabilometria Baseline, e Baropodometria Statico Dinamica. Le analisi di regressione sui sintomi motori e posturali presi in esame, sul campione osservato nello studio, hanno evidenziato in modo significativo, l’efficacia del protocollo motorio proposto.
Parole chiave: Malattia di Parkinson, Sintomi Motori e posturali, Attività fisica Adattata, Pilates.
ABSTRACT
With this study they wanted to observe the benefits arising from a functional and motor rehabilitation program, based on the technique and on the principles of the Pilates method, associated to drug therapy, which could improve the quality of life of patients suffering from Parkinson’s disease. Specifically he wanted to demonstrate the positive impact of physical activity adapted motor symptoms and postural alteration of patients, compared with protocols that require only drug treatments. 12 patients were enrolled, then participated in the study 9 patients who underwent a neurological examination and initial and final three Postural and functional assessments that lap, while the research to measure the variables being investigated instrumental, were employed sophisticated exams such as 4 d Fometric Spinometria, Baropodometry, Static and Dynamic Stabilometry Baseline. Motor symptoms and postural regressione analyses examined, on the sample observed in the study showed the effectiveness of the Protocol significantly proposed motor.
Key words: Parkinson’s Disease, Motor and postural Symptoms, adapted physical activity, Pilates.
INTRODUZIONE
La malattia di Parkinson (Mdp) è una patologia neurologica in cui l’integrazione sensoriale-motoria risulta alterata. La terapia prevede un trattamento multidisciplinare farmacologico specifico e riabilitativo. La disfunzionalità neurologica che la caratterizza si ripercuote a livello motorio alterando la motricità dei pazienti, e per questo motivo la MdP è descrivibile anche come “Patologia del Movimento”. L’intervento sul recupero funzionale della motricità dei Parkinsoniani prevede un trattamento riabilitativo e motorio in aggiunta alla terapia farmacologica. Esso però deve essere doverosamente continuativo e costante affinché sia efficace. Durante la deambulazione è evidente un’assenza delle sincinesie della marcia: il paziente non oscilla armonicamente con movimento pendolare degli arti superiori controlaterali al passo. L’andatura della camminata è di tipo propulsivo, il baricentro corporeo è anteposto con alterazioni dell’equilibrio (instabilità posturale), i passi diventano gradualmente più brevi e lenti (ipocinesi), con accelerazioni rapide involontarie (festinazione), il controllo della propulsione e retropulsione si riducono. Con l’evolversi della malattia ed in fase avanzata l’esitazione iniziale, la festinazione, la propulsione ed il freezing aumentano notevolmente. Uno studio del 1992 evidenzia come il reclutamento muscolare nei Parkinsoniani con alterazioni posturali abbia un’attivazione anomala nella stabilizzazione per il mantenimento della stazione eretta (Bloem BR, Van Dijk, Beckley DJ, “Altered postural reflexes in Parkinson’s disease “, Med hypotheses,1992, Nov; 39(3): 243-7). Recenti Studi successivi (Geroin C, Smania N, Verzini E, Bombieri F, “Does the Pisa syndrome effect postural control, balance, and gait in patients whith Parkinson’s disease? …” Parkinsonism relet disord,2015, Jul,21(7):736-41), hanno aggiunto che i pazienti con Parkinson e Sindrome di Pisa rispondono in maniera atipica e grande difficoltà anche durante l’appoggio in deambulazione con movimenti spinali assiali ridotti, compensando con flessioni sagittali e coronali per il mantenimento del baricentro all’interno della base d’appoggio e con la riduzione della velocità di locomozione. Dall’analisi di 39 trials clinici nel 2012, confronto tra pazienti trattati con fisiokinesiterapia e pazienti non trattati (Tomlinson CL,Charmaine Meek , Clarke CE, .Herd CP, “Phisyoterapy intervention in parkinson’s disease : Systematic review… “ BMJ ,2012, 345: e 5004), si evince l’efficacia della Ftk nei seguenti Outcomes: cammino, velocita’, distanza percorsa, freezing, mobilita’ funzionale (time up and go test), cadute, UPDRS(sezione motoria). Questa review mette insieme le evidenze dei numerosi studi esistenti per stabilire l’efficacia della Ftk in generale, rispetto alla non Ftk , senza comparazione e specificità tra le differenti metodologie utilizzate. La review ha evidenziato quanto un programma mirato di riabilitazione motoria possa migliorare la qualità del movimento nei pazienti affetti da MdP reclutati. Esercizi riabilitativi personalizzati, incentrati sullo Stretching sul mantenimento della postura corretta, e sulla stimolazione della propriocettività, migliorerebbero, dunque, la performance funzionale dei soggetti in esame, il loro equilibrio e la velocità del passo. Nel trattamento della camptocormia sono suggeriti: esercizi, fisioterapia, movimenti passivi, massaggi, idroterapia, corsetti, tutori e bretelle spinali, anche se non esistono in letteratura studi che verifichino l’efficacia per periodi prolungati delle ortesi che tra l’altro sono mal tollerate. L’intervento chirurgico, invece, nei casi in cui la terapia farmacologica non fosse sufficiente al miglioramento dell’assetto posturale, viene utilizzato per la correzione della deformità sagittale, ma necessita spesso di un secondo intervento di revisione e di lunghi periodi post-operatori e riabilitativi. In merito a questa tipologia di trattamento esistono, tra l’altro, pochi dati in letteratura. Gli interventi farmacologici sugli effetti motori e funzionali della malattia di Parkinson sono sempre necessari, individualizzati in relazione alla sintomatologia specifica dei pazienti. Nonostante la ricerca sulla riabilitazione funzionale e motoria nella MdP sia relativamente giovane, in generale i trattamenti fisioterapici effettuati sui Parkinsoniani hanno dimostrato effetti benefici a breve termine sui sintomi motori della malattia. Malgrado vengano effettuati interventi terapeutici, i pazienti non possono sottrarsi allo sviluppo progressivo delle disabilità. Il ruolo della FKT sulla malattia di Parkinson è dunque finalizzato al miglioramento della qualità della vita e al tentativo di massimizzare le capacità funzionali generali attraverso il movimento (intervento attivo Cinesiologico). Gli studi che indagano sugli effetti della riabilitazione motoria Attiva e dello Stretching sui Parkinsoniani con alterazioni posturali del tronco, sono pochi; i dati positivi in merito, a causa del numero esiguo di campioni di studio, non forniscono prova evidente che la Riabilitazione Motoria e Funzionale sia efficace nel contrastare i sintomi motori della malattia ma sono incoraggianti per protocolli futuri. La malattia di Parkinson genera deficit motori e funzionali a causa della progressiva perdita dell’integrazione senso-motoria a livello della corteccia cerebrale. Molti studi hanno confermato che il deterioramento graduale delle capacità propriocettive dei Parkinsoniani genera un ulteriore perdita di controllo posturale sia sul piano sagittale che su quello coronale, soprattutto quando l’Input visivo viene rimosso. Gli stimoli visivi ed uditivi definiti “cues” (segnali), possono facilitare l’iniziazione del movimento nei Malati di MdP compensando la disfunzionalità integrativa e superando, sebbene in maniera non duratura, il problema del freezing.
Un recente studio Italiano suggerisce che un trattamento multidisciplinare di riabilitazione intensivo (MIRT), associato alla terapia farmacologica, potrebbe rallentare la progressione della MdP. Il MIRT sembrerebbe avere effetti positivi anche sulla rigidità, sull’acinesia e sul tremore a riposo (Frazzitta G, Maestri R, Bertotti G, Boveri N, Perini M, “Intensive rehabilitation treatment in early Parkinson’s Disease” Neurorehabilitation Neural Repair, October 21,2015). Anche l’effettuazione di sedute Idroterapia, soprattutto per il miglioramento dell’equilibrio, hanno dato risultati confortanti di efficacia sulla malattia e confermato i benefici apportati dalla Fisiokinesiterapia (Fkt), funzionale e motoria.Riabilitazione funzionale e motoria nella malattia di Parkinson
PROTOCOLLO DI STUDIO
Sulla base di queste premesse, abbiamo progettato uno studio per verificare gli effetti di un programma di riabilitazione funzionale e Motoria, basato sulla tecnica e i principi del metodo Pilates, su pazienti affetti da Malattia di Parkinson.
TEST DI VALUTAZIONE
Materiali e Metodi di studio
Da un team di Neurologi, sono stati selezionati complessivamente 9 pazienti affetti da MdP idiopatica, presso il Policlinico Universitario Umberto Primo, La Sapienza, in Roma; criteri di esclusione sono rappresentati da Parkinsonismi atipici, secondari, demenza. Al fine di osservare i benefici del trattamento Motorio attraverso il Metodo Pilates sul Sistema Tonico Posturale, i pazienti sono stati sottoposti a differenti valutazioni: Valutazione Neurologica iniziale e finale; Valutazione Posturale in tre differenti momenti (Vp1, Vp2, Vp3); Spinometria Formetric 4D con stabilometria Baseline, pre e post trattamento. I Pazienti sono stati sottoposti a due sedute a settimana per due mesi, per un totale di 20 sedute di trattamento motorio. Il protocollo di trattamento prevedeva esclusivamente esercizi attivi assistiti del metodo Pilates, effettuati utilizzando metodiche e attrezzi altamente specifici di tale Tecnica ed in un rapporto 1:1 paziente/terapista ad ogni sessione di Training funzionale.
I Pazienti sono stati sottoposti a valutazione neurologica effettuata da due Neurologi. Le caratteristiche cliniche dei singoli pazienti, il grado di disabilità motoria secondo la Unified Parkinson‘s Disease Rating Scale (UPDRS) e lo stadio della Malattia secondo la stadiazione di Hoenh-Yarh(HY), sono state valutate al momento dell’arruolamento del Paziente allo studio (Condizione Baseline) e dopo trattamento. La MDS-UPDRS (Movement Disorder Society UPDRS) consta di quattro parti: parte 1 (esperienze non motorie della vita quotidiana); parte2 (esperienze motorie della vita quotidiana); parte 3 (valutazione motoria) e parte 4 (complicanze motorie). La stadiazione della malattia mediante Hoenh e Yarh, distingue cinque stadi di malattia, descrivendo il suo decorso e classificando i pazienti per gruppi di gravità.
Spinometria e stabilometria
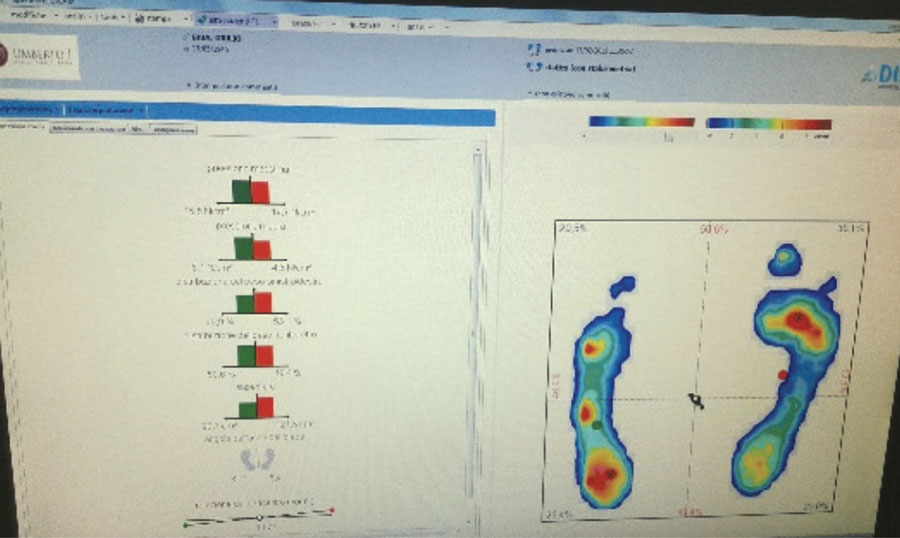
La spinometria 4D rappresenta un sistema di analisi di superficie del tronco basato su una tecnologia non invasiva alternativa alla radiografia. È una metodica che dispone di una tecnologia ottica e informatica di alto livelllo, che consente analizzando le curve, di ricostruire interamente la superficie posteriore del tronco e non soffre di artefatti dovuti al movimento tra maker e punti di repere ossei. Questo sistema è dotato di elevata definizione spaziale (12 Foto con 50.400 punti per ciascuna analisi) che consente la rivelazione simultaneamente sull’intera superficie, eliminando l’errore dovuto alle oscillazioni posturali. La stabilometria (Fig.2 A) viene effettuata sul Podoscan e valuta la distribuzione del peso corporeo in statica. Quest’esame indica il grado di stabilità del nostro sistema posturale, considerando la forza gravitaria diretta verso il basso cui l’uomo è soggetto verticalmente. Di centrale importanza nella valutazione stabilometrica è il centro di pressione (CoP), ovvero la risultante delle forze scambiate tra piedi e terreno.
Questo va distinto dal centro di massa (Center Of Mass, CoM), che è il punto dello spazio tridimensionale, rappresentante il baricentro delle forze peso agenti su ogni parte del corpo e dal centro di gravità (Center of gravity, CoG) rappresentante la proiezione sul piano orizzontale di appoggio del CoM. (Questi ultimi dati sono espressi nel referto in Figura 1A). Infine abbiamo sottoposto i pazienti a un esame dinamico del passo della durata di sei minuti, chiedendo loro di compiere un percorso di andata e ritorno e di poggiare alternativamente il piede destro e sinistro sul Podoscan posizionato in mezzo al tragitto. Questa prova ha consentito di evincere le differenze nella distribuzione del peso tra piede destro e sinistro e di valutare la pressione media e massima dell’appoggio, la durata del passo e la superficie.
Valutazione posturale
Nella valutazione Posturale ci si avvale di test clinici (Fig. 3A), di esami strumentali, nonchè dell’anamnesi e dell’osservazione del soggetto. Essa comprende: una valutazione sul piano posteriore, laterale e coronale del soggetto compiuta mediante analizzatore posturale; una valutazione podalica tramite Podoscopio; il test di Fukuda; due prove funzionali; il Chair Stand Test e il foot up and go (il primo valuta la forza degli arti inferiori, il secondo l’equilibrio e la stabilità).
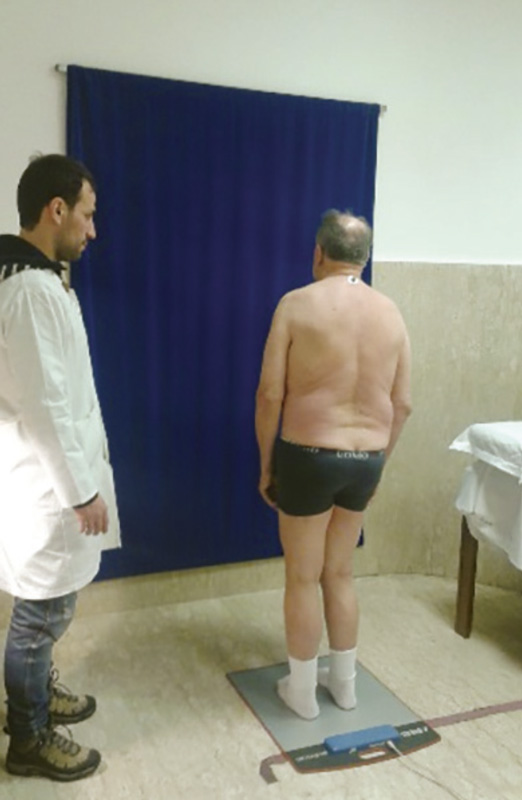
Analizzatore posturale
I pazienti sono stati posti sull’analizzatore posturale con i piedi in apertura trocanterica e valutati posteriormente, lateralmente e tramite lo specchio in alto anche sul piano trasverso (Figura 3A).
Valutazione posteriore
L’analizzatore sostituisce il classico esame posturale col filo a piombo, la “Verticale di Barrè“. Col sogetto immobile in ortostatismo, è possibile tracciare una linea virtuale che unisce sul piano occipite, C7, L3, la plica interglutea e metà della distanza intermalleolare. In postura fisiologica si instaura tra questi punti un rapporto di posizione tale che essi appaiono allineati in proiezione frontale lungo la verticale di Barrè. Qual’ora tali punti siano lateralizzati, si parla di sindrome ascendente, discendente, mista o disarmonica. Inoltre attraverso la verticale di Barrè potremo evincere se la problematica sia “causativa” o “adattativa” allo squilibrio posturale. Importante è valutare anche le deformità posturali inerenti la malattia di Parkinson sul piano coronale, come la sindrome di Pisa.
Piano trasverso
Sono state visualizzate le rotazioni che i pazienti mostravano a livello del bacino e dell’anca. Queste sono generalmente provocate da uno squilibrio asimmetrico dei vari recettori e sono spesso responsabili dei blocchi vertebrali a vari livelli.
Valutazione laterale
Oltre alle dovute valutazioni di routine, nei Parkinsoniani è importante valutare sul piano sagittale la Camptocormia, deformità posturale importante nella malattia oltre al retrocollo e all’anterocollis. Il recettore podalico è, insieme all’occhio, un recettore fondamentale del sistema posturale. Attraverso il podoscopio è possibile individuare il comportamento dell’arco plantare. L’osservazione dei due retropiedi e il tipo di appoggio sono esplicative da un punto di vista posturale. Nella fattispecie avremo: piede causativo, responsabile dello squilibrio posturale; piede adattativo, viene dall’alto, reversibile, fissato o compensatore; piede misto che si associa ai due fattori precedenti; piede a doppia componente, considerato causativo.
Test di fukuda
Melting pot del sistema posturale esso raccoglie le informazioni che arrivano da tutti i recettori.Tuttavia una di queste informazioni è predominante ovvero l’adattamento podale.
Test funzionali
A seguito della valutazione posturale abbiamo sottoposto i pazienti a prove funzionali utili a verificare eventuali miglioramenti durante il trattamento del Chair Stand Test. Questo test misura la forza degli arti inferiori e la capacita’ di assumere la stazione eretta. Il Foot Up and Go test (Fig. 6A) prova di coordinazione ed agilità su base cronometrica.
TECNICHE DI RIABILITAZIONE MOTORIA
Il metodo Pilates
L’ideatore di questa tecnica è Joseph Hubertus Pilates, tedesco di origini Greche, vissuto a cavallo tra il XIX e il XX secolo. Studioso di anatomia e del movimento del corpo umano, sportivo appassionato di molte discipline, pur non avendo alcuna formazione accademica specifica impiegò la quasi totalità della sua vita nella pratica dell’educazione sportiva e della riabilitazione attraverso il movimento. Inventore geniale di attrezzi specifici, ebbe l’inventiva di costruire i primi prototipi all’inizio del novecento, quando l’esperienza diretta con i pazienti, reduci dalla prima guerra mondiale, lo portò sulla strada della rieducazione attraverso il movimento volontario razionale attivo finalizzato al recupero dell’efficienza fisica. Il Metodo Pilates è un metodo educativo posturale attivo che coinvolge il corpo nella sua globalità in una visione Olistica della postura finalizzata al recupero di un corretto equilibrio dinamico. Nato da anni di osservazione del corpo e delle sue funzioni, questa metodologia mette a disposizione un infinito numero di esercizi attivi di tonificazione e allungamento, ormai una realtà di comprovata efficacia sia in chiave preventiva che terapeutica. Il metodo si articola in una sessione a corpo libero e in una che sfrutta l’ausilio degli Apparatus (attrezzatura specifica) mettendo insieme un formato di trattamento che prende il nome di System. Si inizia con una serie ridotta di pochi ma concentratissimi esercizi propedeutici l’uno all’altro; in questa fase emerge una delle parti piu’ profonde del metodo: il rafforzamento e la simmetrizzazione della muscolatura del centro del corpo, ovvero di tutta la parete muscolare lombare ed addominale e di tutta la muscolatura pelvica e spinale profonda. La grande innovazione di questa tecnica consiste nel concentrare l’attenzione e le energie dell’allievo/paziente sul rafforzamento della cintura addominale e lombare. In effetti questo anello che corre intorno alla parte bassa della colonna vertebrale si è dimostrato demerninante come fulcro di una valida Postura. Esso è il punto definito da J.H.Pilates “Powerhouse”.
Basi fisiologiche del metodo Pilates
Di fondamentale importanza è la caratteristica del metodo di offrire una vasta gamma di esercizi che sfruttano una tecnica di tonificazione muscolare Eterotonica congiuntamente ad una tecnica di allungamento dinamico contro resistenza. Il vantaggio di questo connubio di stimolazioni è senz’altro il miglioramento della capacitò elastica della muscolatura. E’ fatto ben noto che la capacità elastica è una caratteristica di cui diviene deficitario un distretto corporeo traumatizzato. Inoltre amplificare la capacità elastica dell’unita’ muscolo tendinea (Umt) facilita, nella rieducazione posturale, il corretto bilanciamento delle catene muscolari. E’dimostrato come, nel tempo, la capacità elastica del muscolo tende a ridursi e come la postura generale tende a riorganizzarsi
Ciclo Stiramento-Accorciamento (Ssc)e vantaggi del movimento eterotonico
Le contrazioni Eterotoniche sono caratterizzate da una fase di contrazione eccentrica a cui fa seguito una limitatisssima fase di stabilizzazione Isometrica, immediatamente seguita da una fase concentrica. Questo particolare tipo di attivazione è noto come ciclo stiramento-accorciamento (Ssc, Stretch-Shortening Cycle). Un classico esempio di movimento (Ssc) e’ dato dal cammino e dalla la corsa; quindi questo ciclo rappresenta la strategia di movimento attivo maggiormente adottato in natura dall’essere umano. Il maggiore vantaggio del meccanismo appena descritto è quello di garantire accumulo di energia elastica potenziale a carico del complesso muscolo tendineo stimolato. Si rende necessario richiamare velocemente il concetto di allungamento e flessibilità. La flessibiltà muscolo articolare è la capacità di movimento di un muscolo o articolazione nell’ambito della loro totale estensione di movimento (Range of Motion, Rom). Per allungamento muscolare si intende invece la capacità dell’Umt di raggiungere il maggior grado di estensibilità. L’elasticità è invece la proprietà dei corpi di riacquisire volume e forma iniziali dopo aver subito una deformazione. In pratica, osservando il comportamento elastico del muscolo, noteremo che l’Umt si elonga nel corso della contrazione eccentrica e dunque mostra di possedere una deformabilità o compliance, e immediatamente dopo, grazie ad una adeguata rigidità o stiffness, effettua una veloce contrazione concentrica, in questa modalita’ immagazzina energia elastica che restituisce sotto forma di amplificazione del gesto meccanico. Questo fenomeno avviene grazie a strutture connettivali la cui risposta meccanica e’ simile a quella di una molla che, secondo il modello di Hill, aveva suddiviso il muscolo in due entita’ funzionali distinte: l’insieme della materia contrattile, i Sarcomeri, e la materia non contrattile, ovvero il connettivo muscolare, tendini, giunzioni intercellulari, epimisio, endomisio,fasce etc… Le strutture non contrattili appena descritte venivano suddivise in elementi elastici in serie (Ees), e in parallelo (Eep), a secondo della loro disposizione rispetto la materia contrattile. In pratica gli (Ees) hanno un ruolo di stoccaggio e restituzione dell’energia elastica, identificabile essenzialmente nel tendine (che stocca circa il 72% dell’energia elastica totale, (Eet) e nella porzione S2 della testa miosinica (che immagazzina il restante 28% dell’Eet). Grazie a questo meccanismo il rendimento muscolare subisce notevoli aumenti in termini percentuali con conseguente benificio anche in termini di economia del gesto. Questo concetto è di particolare interesse in quanto, come dimostrato da molti dati disponibili in bibliografia, la Ees svolge anche un ruolo protettivo nei confronti di strutture articolari e periarticolari.
Applicazione Del Metodo
Si inizia con una serie ridotta di pochi ma concentratissimi esercizi propedeutici l’uno all’altro e con il rafforzamento della cintura muscolare addominale e lombare. In principio quindi non si lavorerà mai direttamente su asimmetrie o ipofunzionalità articolari, ma prima occorrerà risvegliare nel soggetto il concetto di simmetrie e corretta funzionalità del centro del corpo, dell’equilibrio, della corretta respirazione e deambulazione. I sei principi fondamentali cardine del metodo Pilates sono quindi: Centro del Corpo, Concentrazione, Controllo, Precisione e Isolamento-Respirazione, Fluidità e Ritmo.
Protocollo applicativo del metodo Pilates sui pazienti parkinsoniani
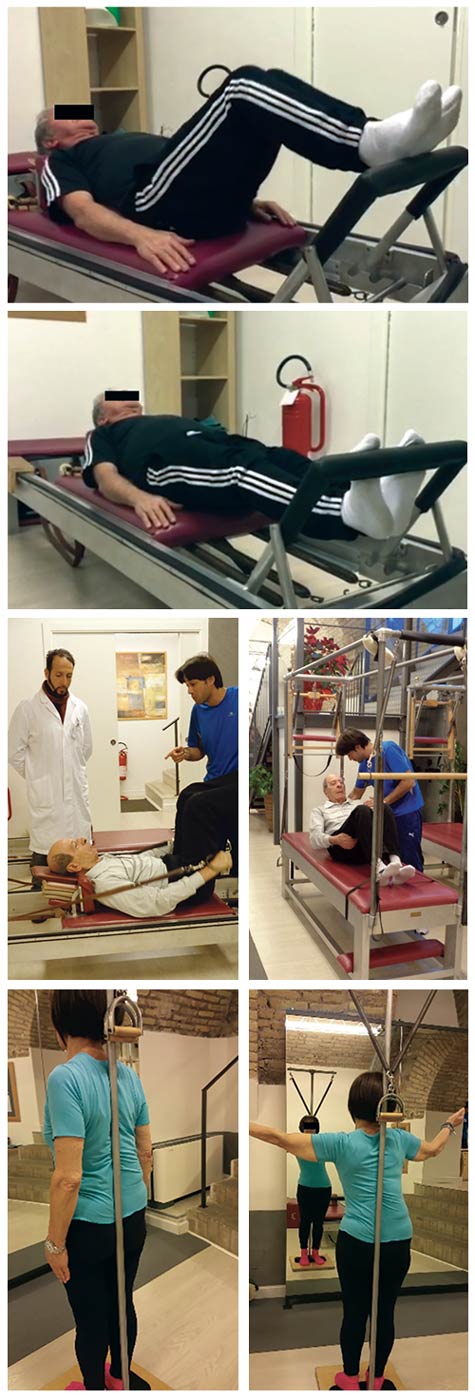
Il numero di sedute somministrate è stato di venti con cadenza bisettimanale per mesi due. Ogni singola seduta è iniziata con un’attivazione generale al Reformer in decubito supino e in”flex“ (flessione) e in “Point” (Estensione), posizione Pilates di flessoestensione arti inferiori. Questa macchina polifunzionale permette una grande quantità di esercizi sia in presa podalica che manuale. Nel nostro caso andremo a proporre movimenti di flessione ed estenzione degli arti inferiori con variazioni della presa podalica (Avampiede/Retropiede) in modo da enfatizzare l’azione propriocettiva dell’esercizio (Fig.7/8 A). Nella stessa posizione, da supino con gambe sospese in flessione a 90 gradi, il paziente effettuerà movimenti di elevazione e depressione del cingolo scapolo omerale, enfatizzando l’azione di controllo della muscolatura della cintura pelvica per stabilizzare il bacino (Fig.9A ). La parte centrale del training ha previsto esercizi agli attrezzi (Cadillac-Fig 10 A ) e Pedi Pole di mantenimentoe riallineamento (Fig.B/B1). Nelle esercitazioni al Cadillac si sono effettuati movimenti di rinforzo e stimolazione dalla muscolatura addominale, trasversa, del quadrato dei lombi e spinale, con esercizi di flessione del tronco (max. 30 gradi), ed elevazione del bacino assistiti, sfruttando la grande quantità di leve che le carrucole dell’attrezzo permettono. Questa modalità consente la costante accentuazione dell’elemento destabilizzante durante l’esecuzione di esercizi di impronta tradizionale.
Sono stati proposti esercizi di elevazione degli arti inferiori o spinta bacino con le gambe in flessione su una carrucola alla quale si adatta un grado di instabilità crescente e graduale secondo i casi. L’elemento di controllo lungo l’asse Pelvi/Calcagno diventa così predominante, aumentando l’elemento di propriocezione. Il lavoro attivo proposto al Pedi Pole (Fig. B/B1), è’ stato svolto nella stazione eretta, con esercizi di ripartizione del carico eseguiti con lenti movimenti coordinativi, associando la gestione del carico podalico al lavoro degli arti superiori con movimenti alternati degli arti superiori a corpo libero e ove consentito in presa a carrucole che offrono modestissime resistenze, permettendo di bilanciare il lavoro arti superiori /inferiori in piena simmetria. Si è associato ad esempio il lavoro di depressione omerale (carrucola) in abbassamento a quello di spinta plantare, o elevazione degli arti superiori a corpo libero, alla spinta plantare in perfetta simmetria e coordinazione associando più movimenti per quanto consentito.
Ogni seduta giornaliera è stata chiusa con esercizi di deambulazione, eseguiti in diverse metodiche per stimolare i pazienti ad attivarsi per deambulare, cercando di superare i propri limiti imposti dalla malattia dovuti al freezing Blocco Motorio improvviso. I pazienti hanno eseguito: cambi direzionali, passaggi stretti, strade trafficate, spazi aperti, alla correzione delle sincinesie della marcia incentivando controllo e coordinazione degli arti controlaterali, al controllo della festinazione e quindi al monitoraggio della velocità di locomozione, dell’appoggio plantare, del passo e della sua ampiezza.
Analisi dei dati e discussione dei risultati
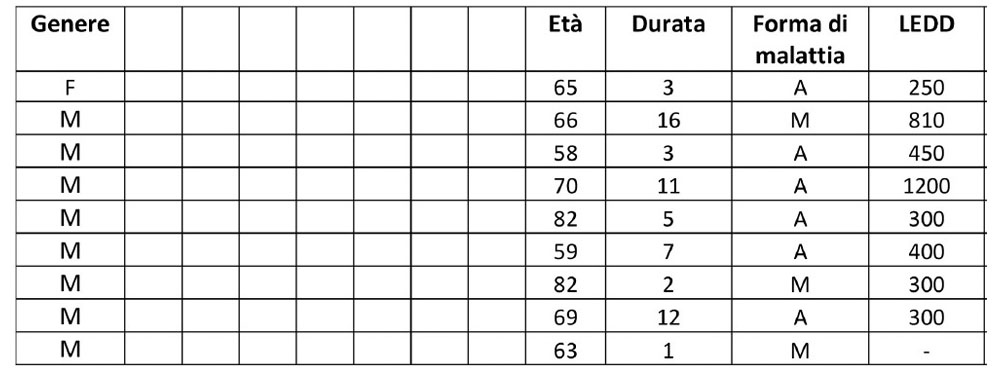
Caratteristiche cliniche del campione (Tab. B2). Sono stati arruolati 12 pazienti ma successivamente inclusi nella valutazione dei dati solo 9 pazienti, poiché 3 non hanno terminato il trattamento, per problematiche gestionali. Nella classificazione dei pazienti sono riportati i dati socio-demografici, la forma della malattia, la sua durata e la terapia farmacologica (calcolata in equivalenti di Levodopa, che consentono una valutazione complessiva ed uniforme dei trattamenti dopaminergici.
L’età media del campione è 68.2 +- 8.8 anni. Durata media della malattia 6.6 +- 5.2 anni. Il dosaggio medio di terapia farmacologica e costituito da 501 equivalenti di Levodopa (LEDD).
Valutazione della disabilità motoria e della qualità della vita
L’Analisi degli item specifici della scala Unified Parkinson’s Disease Rating Scale (UPDRS) ha mostrato una riduzione del punteggio totale nella valutazione post-trattamento rispetto a quella baseline (miglioramento della disabilità motoria. (Fig.B3)
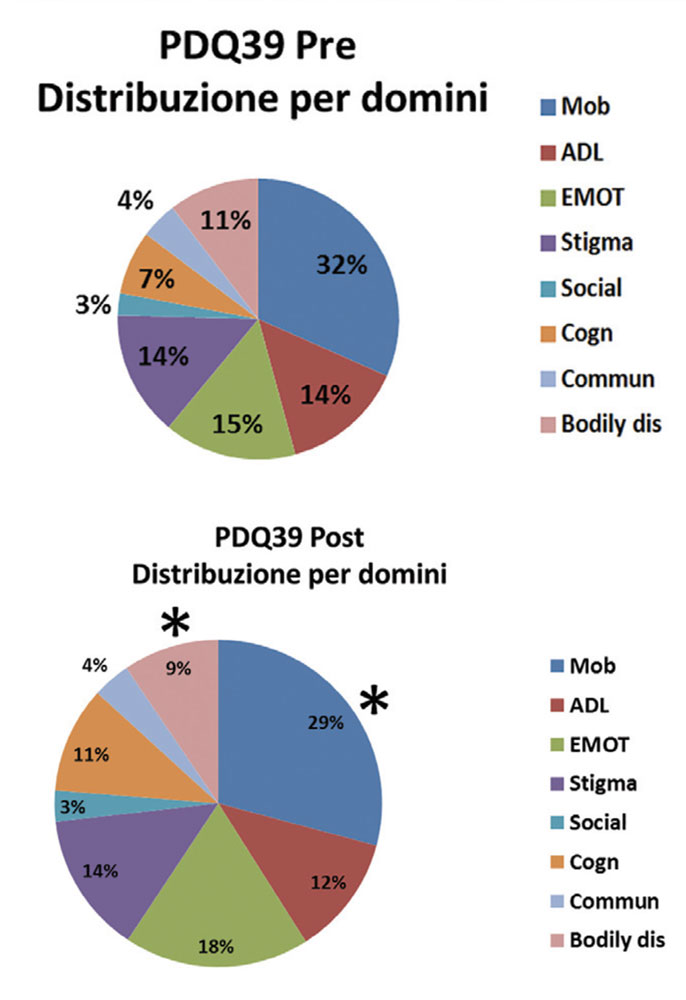
Anche la scala di valutazione della qualità della vita (PDQ39), ha permesso di rilevare un miglioramento della stessa, soprattutto in relazione ai domini “Mobility” e “Bodily disconfort”. I dati mostrano un miglioramento della sintomatologia motoria in tutti i pazienti. Nella figura B4 si riporta l’elenco per singoli domini nella valutazione baseline pre-trattamento e post, messe a confronto (Mobilità, Attività di vita quotidiana, benessere emotivo, stigma, supporto sociale, danni cognitivi, comunicazione e disagi fisici). Questi dati sono espressi in percentuale sul campione dei pazienti arruolati e che hanno completato la fase di sperimentazione.
Risultati posturali
L’analisi dei dati mette in relazione i tre momenti della valutazione ovvero VP1 (in ingresso), VP2(in itinere), e VP3 (in uscita). A tale proposito, nelle risultanze raccolte sono state create due classi di confronto per ciascuna rilevazione all’analizzatore posturale per spiegare la prevalenza dell’asimmetria nel campione di pazienti esaminati. Interessante risulta il confronto dei valori rilevati a cavallo dei tre momenti della valutazione per quanto concerne il rapporto tra il cingolo scapolare e il cingolo pelvico. In generale il rapporto tra i valori dei due cingoli sui piani dello spazio fornisce indicazioni certe su quanto i pazienti sarebbero migliorati nelle posture tipiche della malattia di Parkinson quali Camptocormia e sindrome di Pisa.
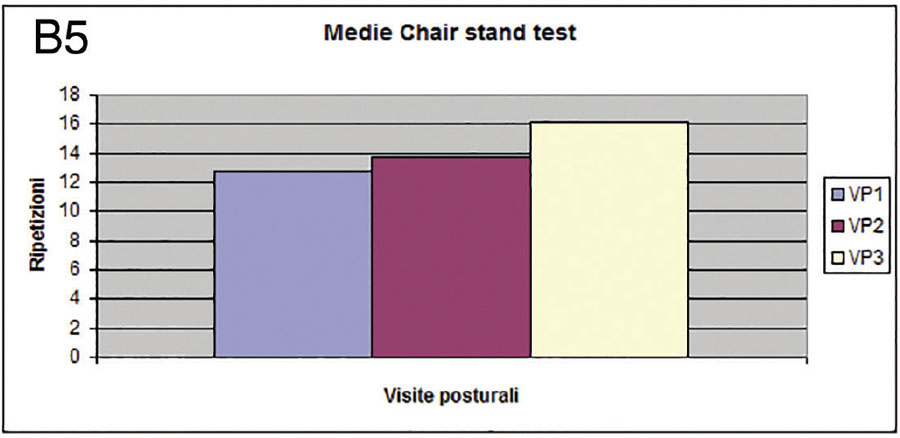
Nello specifico, analizzando i dati delle Medie della linea Bi-acromiale, si riscontra un andamento migliorativo piuttosto lineare con valori medi pari a Cm. 3,5 in VP1, Cm. 2,6 in VP2 e Cm 1,7 in VP3. Diversamente l’analisi dei dati relativi alle medie della linea bi-supero-scapolare ha mostrato un miglioramento leggermente a favore dell’intervallo di tempo a cavallo di VP2 e VP3, con valori medi di Cm 3,2 in VP1, Cm. 2,5 in VP2 e Cm 1,5 in VP3. Nei dati relativi alle medie bi-infrascapolari abbiamo un andamento simile al precedente ma con un esiguo miglioramento nell’intervallo VP1 e VP2, con valori medi di Cm. 3,6 in VP1, Cm. 3,4 in VP2, e Cm. 2,7 in Vp3. Nell’analisi dei dati relativi alle medie della linea bi cresto-iliaca posteriore si riscontra un andamento migliorativo lineare con valori medi di Cm. 3,7 in VP1, Cm. 3 in VP2 e Cm. 2,2 in Vp3. Altresì, ,relativamente alle medie della linea bi-infra-glutea, si riscontra un andamento migliorativo lineare con valori medi pari a Cm. 2,2 in VP1, Cm. 1,7 in VP2 e CM. 1,2 in VP3. Il rapporto tra le medie di torsione sul piano trasverso evidenzia un miglioramento più importante a cavallo tra VP1 e VP2, con valori medi di Cm. 4,7 in VP1, Cm. 3,4 in VP2 e Cm. 2,5 in VP3. La valutazione dei due test di efficienza motoria (Chair stand e 8 foot up and go test) è risultata estremamente importante in rapporto alle attività di vita quotidiana (ADL) dei pazienti con MDP e degli eventuali benefici che il protocollo di lavoro attivo possa decisamente offrire. Il grafico relativo alle medie Chair Stand Test (Fig.B5) mostra, in generale, risultati tendenzialmente migliorativi tra VP1 e VP3 ma con un’impennata considerevole tra VP2 e VP3 A tal proposito si sono registrati valori medi pari a Ripetizioni 12,7 in VP1, Rip. 13.7 in VP2, Rip. 16.1 in VP3.
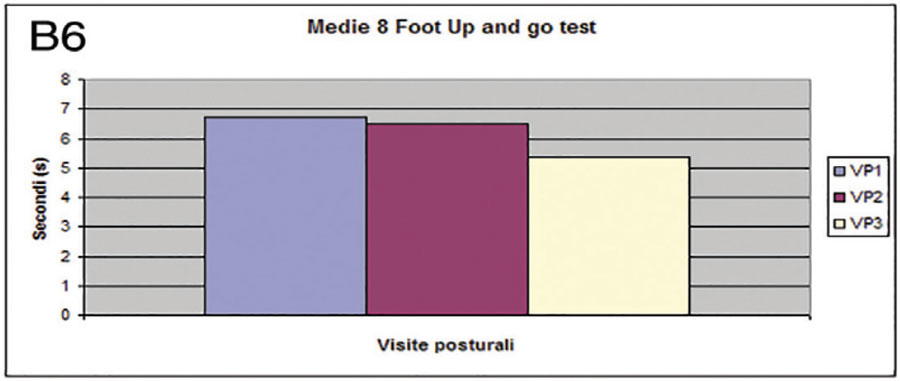
Infine, nella lettura delle Medie 8 Foot up and Go Test (Fig.B6) si riscontra un sostanziale miglioramento della prova a cavallo tra VP2 e VP3, con valori medi pari a Sec. 6,7 in Vp1, Sec. 6,4 in VP2, e Sec. 5,6 in VP3.
Relativamente ai Test Spinometrici si è evidenziata una diminuita flessione laterale del tronco, e una diminuita inclinazione della pelvi, oltre a una postura maggiormente eretta. Relativamente ai test Stabilometrici si è evidenziata una maggiore stabilità e un carico meglio distribuito in statica e una maggiore simmetria dei parametri che riguardano la pressione media, la pressione massima, la durata del passo, e la superficie arto inferiore dx e sn. Inoltre la maggior parte dei pazienti ha riportato una migliorata simmetria nella marcia eseguendo lo stesso percorso in minor tempo.
CONCLUSIONI
L’esigenza di un corretto approccio Riabilitativo nella vita del paziente affetto da morbo di Parkinson non deve prescindere dalle caratteristiche peculiari della malattia: i sintomi motori sono fortemente dipendenti dal contesto in cui si muove, ha difficoltà nel selezionare la strategia appropriata per eseguire un determinato compito, presenta deficit integrativi senso-motori che ne alterano le funzioni finalizzate psicomotorie, mostra una compromissione di apprendimento e memoria procedurale. Non esistono allo stato attuale terapie in grado di rallentare o interferire con il decorso della malattia. La terapia farmacologica dopaminergica appare efficace soltanto nel migliorare alcuni sintomi, perdendo efficacia con il decorso della stessa e mostrandosi scarsamente utile nel modificare i sintomi assiali rappresentati da rigidità, alterazione della postura, del cammino e della stabilità posturale. Appare evidente che l’approccio all’evoluzione della disabilità del paziente Parkinsoniano necessita di un progetto terapeutico multidisciplinare in cui la componente motoria attiva razionale assume un ruolo imprescindibile. In questa ricerca si è dimostrato, come La Tecnica Motoria Pilates, dopo un’attenta valutazione dei pazienti, e con un altrettanto qualificata modulazione dell’esercizio fisico proposto al singolo utente da professionisti, possa incidere favorevolmente sul miglioramento delle capacità motorie degli stessi, con il relativo miglioramento sulla qualità della vita.
BIBLIOGRAFIA
1) Jancovic. J. Parkinson’s disease: clinical features and diagnosis”. J Neurol Neurosurq Psychiatry – Apr .2008.
2) Macht M, Kaussner Y, Moller JC, et.al. “Predictors of freezing in Parkinson’s disease: a survey of 6620 patients”.– Mov Disord2007;
3) Karen M Doherty, Bart P van de Warrenburg, Maria Cecilia Peralta et. al. “Postural deformities in Parkinson’s disease”. – www.thwlancet.com/neurology – Pubblicato online il 26 aprile 2011.
4) Thibaut Lenoir, Nathalie Guedj, Philippe Boulu, Pierre Guigui, Michel Benoist “Camptocormia: the bent spine syndrome, an update”. – Eur Spine J, August 2010. Published online, March 2010.
5) Nobuo Takezawa, Toshiki Mizuno, Kazuya Seo et.al “Gait disturbances related to dysfunction of the cerebral cortex and basal ganglia”.– Kyoto Prefectural Support Center of Rehabilitation – Kyoto, Japan, Nov 2010.
6) Brousselle E, Krack P, Thobois, et.al “Contribution of Jules Froment to the study of parkinsonian rigidity”. Mov Disord – 2007.
7) Keus SH, Munneke M, Nijkrake MJ, et.al “Physical therapy in Parkinson’s disease: evolution and future challenge”. – Mov Disord – 2009.
8) Byun Kook Ye, Hyoung-Seop Kim, Yong Wook Kim “Correction of Camptocormia Using a Cruciform Anterior Spinal perextension Brace and Back Extensor Strengtening Exercise in Patient With Parkinson Disease”.. – http://dx.doi.org/10.5535/arm.2015.39.1.128 – Articles from Annals of Rehabilitation Medicine, 2015. Pubblished online on Feb 2015.
9) De Sèze MP, Creuzé A, De Sèze M, Mazaux JM “An ortosi and physiotherapy programme for campocormia: a prospective case study”. – J Rehabil Med, 2008.
10) Tomlinson CL, Patel S, Meek C, et.al. “Physiotherapy versus placebo or no intervention in Parkinson’s disease”. – Cochrane database Syst Rev – 2012.
11) Marianna Capecci et.al. “Postural Rehabilitation and Kinesio Taping for Axial Postural Disorders in Parkinson’s Disease”. Archives of Physical Medicine and Rehabilitation 2014 – Journal homepage: www.archives-pmr.org.
12) Bartolo M, Serrao M, Tassorelli C, et al. “Four-week trunk-specific rehabilitation treatment improves lateral trunk flexion in Parkinson’s disease”. – Mov Disord – 2010.
13) Kataoka H, Ikeda M, Horikawa H, Ueno S. “Reversible lateral trunk flexion treated with a rehabilitation program in a patient with Parkinson’s disease”.– Parkinsonism Relat Disord – 2013.
14) Vitale C, Agosti V, Avella D, et al. “Effect of global postural rehabilitation program on spatiotemporal gait parameters of parkinsonian patients: a three-dimenional motion analysis study”. Neurol Sci – 2012.
15) Frazzita G, Maestri R, Bertotti G, et.al. “Intensive rehabilitation treatment in early Parkinson’s disease: a randomized pilot study with a 2-year follow-up”. – Neurorehabil Neural Repair – 2015.
16) Frazzitta G, Abbruzzese G, Bertotti G, et al. “Effectiveness o fan intensive rehabilitation treatment on different Parkinson’s disease subtypes”. NeuroRehabilitation – 2013.
17) Volpe D, Giantin MG, Maestri R, et al “Comparing the effects of hydrotherapy and land-based therapy on balance in patients with Parkinson’s disease: a randomized controller pilot study”. – Clin Rehabil – 2014.
18) BRICOT, Riprogrammazione posturale globale, 1996.
19) GAGEY PIERRE-MARIE, Posturologia, Regolazione e perturbazione della stazione eretta, 2000.
20) GUIDETTI G., La stabilometria statica.21) SAGGINI R, BELLOMO G., GALATI V., DI PANCRAZIO L., TRIPOLI S., Instabilità posturale nel Parkinson.
22) SIMONDI A., SHIFFER R., La riabilitazione nel Morbo di Parkinson.
23) SHIFFER RICCARDO, Pedane dinanometriche: posturografia, Editrice speciale riabilitazione, Milano 2003.
SITOGRAFIA
24) http://www.humanitas.it/enciclopedia/sintomi/8670-ipomimia
25) http://www.treccani.it/enciclopedia/disartria/
26) http://www.parkinson-italia.it/parkinson/parkinson-e-cibo
27) http://www.parkinsonitalia.it/ipersal.htm
28) http://www.parkinson-italia.info/thesaurus/bz20020304.html
29) http://spazioinwind.libero.it/gastroepato/andatura_2.html
30) http://www.ilfisiatra.it/scoliosi.html
31) http://www.parkinson.it/varie/la-riabilitazione-una-terapia-anti-parkinson.html
32) www.topendsports.com
33) www.mypersonaltrainer.it
34) www.posturafacile.it
35) www.parkinson.it
Riabilitazione funzionale e motoria nella malattia di Parkinson
A CURA DI
F. Fattapposta*; S. Formichella**; N. Locuratolo***; V. Rosati*°; M. Squillace F. Baglini°; G. Bartoli°; R.F. Pensiero°; G. Ragno°.
* Responsabile UOS Riabilitazione Cognitiva, dipartimento di Neurologia e Psichiatria, la Sapienza Roma – ** Fisioterapista. Docente Master Posturologia-La Sapienza Roma-Direttore generale “True Pilates Italia“- Roma- *** Dipartimento Neurologia e Psichiatria-Policlinico Umberto Primo – La Sapienza Roma *°Fisioterapista – Policlinico Umberto Primo-La Sapienza Roma °Chinesiologo